
เมื่อวันที่ 11 ตุลาคม 2554 สมาคมผู้วิจัยและผลิตภัณฑ์เภสัชภัณฑ์ ได้จัดเสวนาหัวข้อ “ระบบสุขภาพของคนไทย จะไปทางไหน” มีวิทยากร นพ.เจตน์ ศิรธรานนท์ กรรมาธิการสาธารณสุข วุฒิสภา พญ.ประชุมพร บูรณ์เจริญ ประธานสมาพันธ์แพทย์ โรงพยาบาลศูนย์ โรงพยาบาลทั่วไป(สพศท.)และแพทย์ประจำโรงพยาบาลสุรินทร์ เภสัชกรธีระ ฉกาจนโรดม นายกสมาคมผู้วิจัยและผลิตเภสัชภัณฑ์(พรีม่า) รศ.ดร.ศิริเพ็ญ ศุภกาญจนกันติ ประธานหลักสูตรเศรษฐศาสตร์มหาบัณฑิต ด้านเศรษฐศาสตร์สาธารณสุข จุฬาลงกรณ์มหาวิทยาลัย และน.อ.(พิเศษ)นพ.อิทธพร คณะเจริญ กรรมการและรองเลขาธิการแพทยสภา ผู้ทรงคุณวุฒิในคณะกรรมการหลักประกันสุขภาพแห่งชาติ
สำหรับการเสวนาวิทยากรแต่ละคนจะพูดในหัวข้อที่กำหนดไว้ โดยนายแพทย์เจตน์ ศิรธรานนท์ กรรมาธิการสาธารณสุข วุฒิสภา และประธานอนุกรรมการรวม 3 กองทุน (กองทุนหลักประกันสุขภาพแห่งชาติหรือ สปสช. กองทุนประกันสังคม และกองทุนสวัสดิการข้าราชการ) พูดในประเด็น“ระบบสุขภาพกับต้นตอปัญหาด้านงบประมาณ”
ก่อนหน้านี้สำนักข่าวออนไลน์ไทยพับลิก้าได้นำเสนอรายงานของคณะอนุกรรมาธิการ ในข่าว “เปิดรายงานอนุกรรมาธิการ วุฒิสภา ทำไมรพ.ขาดทุน-บริษัทยาฟ้อง-ค้างค่าน้ำค่าไฟ” การเสวนาครั้งนี้ นพ.เจตน์ได้เล่าถึงต้นตอของปัญหาที่โรงพยาบาลขาดทุนว่าปัจจุบันการใช้จ่ายในด้านสุขภาพของคนไทยปี 2553 คิดเป็น 4.2 % ของจีดีพี ซึ่งถือว่าไม่มาก ขณะที่งบประมาณรายจ่ายเพิ่มขึ้นทุกปี ส่วนใหญ่เป็นรายจ่ายประจำ
“ในฐานะที่เป็นกรรมาธิการ จะทราบว่าการใช้จ่ายงบประมาณของไทยมีปัญหามาก คือมีโครงการที่ไร้สาระจำนวนมาก แต่ไม่มีใครประเมินโครงการต่างๆว่ามีประสิทธิภาพในการใช้เงินหรือไม่ มีโครงการเยอะแยะไปหมด บางเรื่องก็ไม่ควรเป็นโครงการ เช่นขุดบ่อขุดสระ”
งบสปสช. 9 ปี เพิ่ม 266 %
สำหรับงบประมาณด้านสาธารณสุข ตามงบฯที่ตั้งไว้ 10 % ของงบประมาณ หรือประมาณ 210,000 ล้านบาท เมื่อรวมสวัสดิการข้าราชการอีก 62,000 ล้านบาท ( การเบิกค่ารักษาพยาบาลข้าราชการและญาติสายตรง 4.5 ล้านคน ) รวม 272,000 ล้านบาท หรือประมาณ 13.3 %
นพ.เจตน์กล่าวว่านโยบายด้านสุขภาพที่รักษาฟรีทั้งประเทศ โดยข้อเท็จจริงแล้วใช้การสนับสนุนจากด้านอื่นๆมาช่วย พร้อมกับชี้ว่าที่น่าเป็นห่วงคืองบกองทุนหลักประกันสุขภาพแห่งชาติซึ่งบริหารจัดการโดยสำนักงานหลักประกันสุขภาพแห่งชาติ(สปสช.) ค่าใช้จ่ายต่อหัวเพิ่มขึ้นทุกปี และอาจจะมีปัญหาในอนาคต กล่าวคือจากปี 2545 ที่เริ่มมี พ.ร.บ.หลักประกันสุขภาพถ้วนหน้าประกาศใชมีค่าใช้จ่ายรายหัวรวม 27,612 ล้านบาท เงินเดือนเจ้าหน้าที่สาธารณสุข 23,796 ล้านบาท รวมเป็นเงิน 51,408 ล้านบาท ปี 2554 เพิ่มเป็น 72,777 ล้านบาท เงินเดือนเจ้าหน้าที่ 28,223ล้านบาท รวมเป็น 101,000 ล้านบาท ซึ่ง 9 ปีของกองทุนประกันสุขภาพถ้วนหน้าวงเงินเพิ่มขึ้น 266 %

“ถ้าตัวเลขเพิ่มขนาดนี้ และจะต้องเพิ่มอย่างนี้ต่อไปอีก แต่จะคุมอย่างไร ทำให้รัฐบาลเริ่มคิดทางแก้ว่าทำอย่างไรที่จะรวม 3 กองทุนเกี่ยวกับค่าใช้จ่ายด้านสุขภาพ (ได้แก่กองทุนสุขภาพถ้วนหน้า กองทุนสวัสดิการข้าราชการ และกองทุนประกันสังคม) จึงตั้งคณะกรรมการศึกษา กองทุนที่รัฐบาลคุมอยู่ในขณะนี้คือสวัสดิการค่ารักษาพยาบาลข้าราชการ ปีที่แล้ว (2553) คือคุมยารักษาข้อเข่า (กลูโคซามีน) และยาอีก 8 กลุ่ม ทำให้ข้าราชการแทบจะไม่มียาใช้ แม้จะพยายามควบคุม แต่คุมไม่ได้เพราะเป็นระบบ free for service ขณะที่ระบบกองทุนประกันสุขภาพแห่งชาติจ่ายแบบรายหัว ก็สามารถคุมได้”
ดังนั้นการแก้ปัญหาคือต้องเพิ่มเงินกองทุนที่จ่ายต่ำกว่าเป็นจริงขึ้นมา(กองทุนสุขภาพถ้วนหน้า) ไม่ใช่ไปลดกองทุนที่การรักษาได้คุณภาพอยู่แล้ว(สวัสดิการข้าราชการ) ทำให้คุณภาพหายไป เพราะปัจจุบัน 2 กองทุนนี้ชดเชยข้ามกองทุนกันอยู่
นพ.เจตน์กล่าวต่อว่าเมื่อเป็นเช่นนี้พบว่า ปี 2553 มีโรงพยาบาลขาดทุน 191 แห่ง และที่ขาดทุนรุนแรง 77 แห่ง ทางกระทรวงสาธารณสุขจึงเพ่งเล็งมาที่ 77 แห่งนี้ บังเอิญว่า 77 แห่ง มีโรงพยาบาลใหญ่เช่น โรงพยาบาลตรัง ส่วนโรงพยาบาลเล็กๆเช่น รพ.อินทร์บุรี (จ.สิงห์บุรี) โรงพยาบาลปราจีนบุรี โรงพยาบาลสมุทรสงคราม เป็นต่น
“อย่างรพ.พิชัย ที่จ.อุตรดิตถ์ ถูกฟ้อง ไม่จ่ายค่ายา เพราะบริษัทยาทนไม่ไหว ฟ้องศาล กระทรวงสาธารสุขรีบไกล่เกลี่ย ไปหาเงินที่ไหนไม่รู้หามาคืนให้”
สปสช.ต้องแยกเงินเดือนออกจากค่าใช้จ่ายรายหัว
นพ.เจตน์กล่าวว่าสาเหตุที่โรงพยาบาลเล็กๆมีปัญหาขาดทุน มาจากการบริหารจัดการที่ไม่ถูกต้องของสปสช. เนื่องจากระบบกองทุนหลักประกันสุขภาพแห่งชาติต้องให้บริการประชาชน 48 ล้านคน จากประชากรทั้งหมด 64 ล้านคน
เมื่อรัฐบาลต้องดูแลการให้บริการ 48 ล้านคน ต้องใช้งบประมาณจำนวนมากและต้องควบคุมงบให้ต่ำที่สุด เมื่อคนใช้บริการเยอะ จำนวนบุคคลกรต้องมีเพียงพอ และเงินต้องเพียงพอ
นพ.เจตน์กล่าวว่าสิ่งสปสช.ที่ทำอยู่ตอนนี้ไปมุ่งเน้นคุณภาพ โดยสปสช.จัดตั้งกองทุนต่างๆมากมายที่เรียกว่า vertical program เช่น โรคเรื้อรัง ไตเทียม ล้างไต โปรแกรมเหล่านี้เป็นสิ่งที่ดีเน้นเรื่องคุณภาพ แต่นั้นหมายความว่าสปสช.ต้องรองรับการให้บริการในเชิงปริมาณแก่คน 48 ล้านคนให้เพียงพอก่อนถึงจะไปทำคุณภาพ
“แต่ว่าสปสช.ทำไปพร้อมกันทั้ง 2 ด้าน(ปริมาณและคุณภาพ) ด้วยเงินที่จำกัด ด้วยเงินไม่พอ จึงเกิดปัญหาขึ้น โดยการจัดสรรเงินของ สปสช.ใช้วิธีปูพรมทั้งประเทศ คิดว่าการจัดสรรเงินเหมือนกับการตัดเสื้อโหล เพราะฉะนั้นจังหวัดที่ได้รับผลกระทบคือ จังหวัดเล็กๆ ที่มีประชากรน้อยๆ(รายได้ต่อหัวจึงน้อย) แต่มีเจ้าหน้าที่สาธารณสุขเท่ากับจังหวัดใหญ่ๆ”
นพ.เจตน์อธิบายว่าต้องย้อนอดีตให้ฟังว่ากระทรวงสาธารณสุข ตั้งโรงพยาบาลมากว่า 60 ปีแล้ว ตอนนั้นโครงสร้างของระบบสาธารณสุข คือมีโรงพยาบาลศูนย์ โรงพยาบาลทั่วไป โรงพยาบาลชุมชน มีแผนกต่างๆ มีเจ้าหน้าที่ใกล้เคียงกัน พอออกแบบระบบกองทุนหลักประกันสุขภาพแห่งชาติ ภายใต้โครงสร้างเหมือนเดิม ฉะนั้นโรงพยาบาลในพื้นที่ที่มีประชากรน้อย แต่มีเจ้าหน้าที่สาธารณสุขเท่ากับโรงพยาบาลใหญ่ๆ ก็อยู่ไม่ได้ ขาดทุน เพราะโครงสร้างไม่เอื้อกับระบบกองทุนหลักประกันสุขภาพแห่งชาติ
“เดิมทีผู้ที่เป็นแกนนำตั้งกองทุนหลักประกันสุขภาพแห่งชาติต้องการจะเอาคนในจังหวัดเล็กๆออก ให้เหมาะสมกับประชากร แต่ผ่านมา 10 ปี แล้วยังทำไม่ได้ เมื่อทำไม่ได้ เคยเสนอให้แยกเงินเดือนเจ้าหน้าที่ออกจากค่าใช้จ่ายรายหัว ไม่ควรไปผูกรวมกัน เพื่อให้แต่ละโรงพยาบาลมีต้นทุนที่แท้จริง สามารถบริหารจัดการด้วยเงินที่เท่ากัน แต่พอรวมเงินเดือน บางจังหวัดพอแยกเงินเดือนออก โรงพยาบาลขาดทุนทันที”
จากภาพประกอบจะเห็นว่าโรงพยาบาลสิงห์บุรี สมุทรสาคร สมุทรสงคราม เมื่อหักเงินเดือนออกไป รายได้ต่อหัวที่โรงพยาบาลได้รับน้อยมาก อย่างปี 2554 สิงห์บุรีได้ 267 บาท/คน/ปี ขณะที่โรงพยาบาลน่านได้ 1,522 บาท/คน/ปี นี่คือต้นทุนที่แตกต่างกันของแต่ละโรงพยาบาล เนื่องจากจำนวนเจ้าหน้าที่และจำนวนประชากรที่แตกต่างกัน ดังนั้นจะจัดสรรแบบตัดเสื้อโหลไมได้
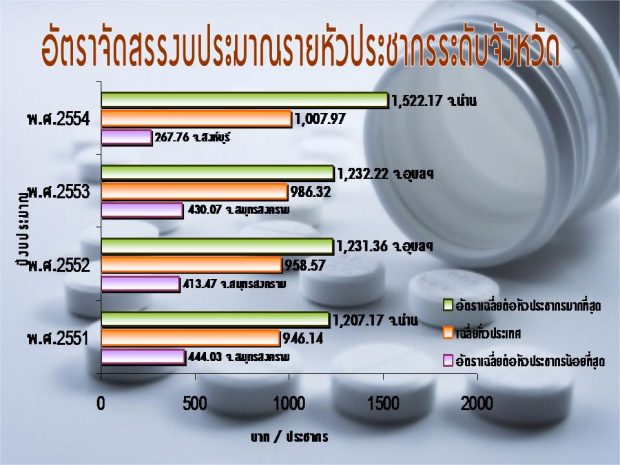
“นี่คือปัญหาที่เกิดขึ้น เราพยายามเสนอสปสช. เราเชื่อว่าเขาทราบ แต่เขาคิดว่าวิธีนี้ดีแล้ว และจะเดินไปข้างหน้า ทำให้โรงพยาบาลขาดทุนมากขึ้นทุกปี ตอนนี้ตัวเลขโรงพยาบาลทั้งระบบมีเงินบำรุงโรงพยาบาลเหลือ 7,000 กว่าล้านบาท ณ กันยายน 2553 แต่ตัวเลข สปสช.บอกว่าเหลือ 11,000 ล้านบาท ตัวเลขของสปสช.กับกระทรวงสาธารณสุขไม่เคยตรงกัน และสปสช.บอกว่าปี 2554 ตัวเลขเงินบำรุงโรงพยาบาลดีขึ้นเป็น 14,000 ล้านบาท แต่เหลืออีก 4 เดือนของปี 2554”
สตง.มึนบัญชีสปสช.ซับซ้อนซ่อนปม
นพ.เจตน์กล่าวว่า “เมื่อสัปดาห์ที่แล้ว(ต้นเดือนตุลาคม 2554)ผมเชิญสำนักงานตรวจเงินแผ่นดิน(สตง.)มาเลย เขาตรวจบัญชีสปสช. กรรมาธิการอยากรู้ว่าเขาเห็นอะไรในงบบัญชีสปสช. เขาบอกว่างบประมาณสปสช.ที่แจ้งรัฐบาล เขาเห็น 2 อย่าง 1.งบประมาณขาขึ้นกับขาลงไม่ตรงกัน ขาขึ้นกำหนดไว้อย่างหนึ่ง ขาลงเป็นอีกอย่างหนึ่ง เป็นมานานแล้วไม่ใช่เพิ่งเป็น ซึ่งคนสาธารสุขโวยมาตลอด 2.สตง.บอกว่าเขาดูไม่รู้เรื่อง ไม่เข้าใจ ผมว่าสปสช.คิดอะไรซับซ้อนมาก คนในสาธารณสุขติดตามบัญชีว่าสปสช.มา 10 ปี ก็ตามไม่ได้สักที แต่ที่แน่ๆ งบขาขึ้นกับขาลงไม่เหมือนกัน”
นอกจากนี้สปสช.มีกองทุนมากมาย การกำหนดให้มีกองทุนต่างๆ อาทิ กองทุนผู้ป่วยนอก กองทุนผู้ป้วยใน กองทุนทดแทนครุภัณฑ์ ฯลฯ ตรงนี้มี 11 กองทุนใหญ่ 3 กองทุนย่อย การมีกองทุนมากๆ ทำให้เงินกระจาย เมื่อโรงพยาบาล 77 แห่งขาดทุนรุนแรง จึงไม่สามารถเอาเงินไปช่วยได้
“ปีที่แล้วผมตั้งกระทู้ถามว่ามีโรงพยาบาลกระทรวงสาธารณสุขเจ๊ง และตอนนั้นสถานการณ์แย่มาก พอมาปี 2554 สปสช.เลยแก้ไข 1. บอกว่าให้เงินลงไปเลย 50 % ในไตรมาสแรกเพื่อเยียวยาสภาพคล่อง 2.ปี 2555 ตั้งงบเพิ่มให้ปี 2554 จาก 2,546 บาทต่อคนต่อปี เพิ่มเป็น 2,895 บาทต่อคนต่อปี ซึ่งเพิ่มเยอะมาก 3.สิ่งที่สปสช.ทำคือเร่งจัดสรรเงินที่ค้างท่อ ปี 2553 ที่มีอยู่ถึง 17,000 กว่าล้านบาท โดยพยายามให้เงินค้างท่อออกไปเพื่อแก้ไขสถานการณ์โรงพยาบาลขาดทุน ทำให้ปี 2554 โรงพยาบาลที่ขาดทุนมีปัญหาสภาพคล่องดีขึ้น และล่าสุดสปสช.บอกว่าจะทำให้เงินค้างท่อในปี 2554 ให้เหลือน้อยกว่า 5,000 ล้านบาท และพยายามให้เงินค้างท่อเหลือที่สุดในปีต่อๆไป”
รักษาฟรี คนไข้มารพ.150 ล้านครั้งต่อปี
นพ.เจตน์กล่าวว่ากระทรวงสาธารสุขขาดงบลงทุนมาตั้งแต่ปี 2545 สำนักงบจัดสารมาให้แต่เป็นงบชดเชยค่าเสื่อม ตั้งแต่ครุภัณฑ์อาคาร ครุภัณฑ์การแพทย์ ซึ่งงบลงทุนที่เคยเรียกร้องว่าควรจะแยกออกไป และตั้งงบประมาณให้สมเหตุสมผล การที่งบประมาณขาดหายไปสัมพันธ์กับบุคลากรทั้งแพทย์ พยาบาลและเจ้าหน้าที่อื่นๆ กล่าวคือก่อนปี 2545 กระทรวงสาธารณสุข มีประชาชนมาใช้บริการระดับหนึ่ง คนป่วยเล็กๆน้อยๆไม่มาโรงพยาบาล ไปหาหมอตามคลินิก พอปี 2545 นโยบาย 30 บาทรักษาทุกโรค คนทะลักเข้ามาเยอะขึ้น มาโรงพยาบาลมากขึ้น
“ตอนนี้ตัวเลขผู้ป่วยนอก 3.13 ครั้งคนต่อปีในปี 2553 จาก 2.98 ครั้งต่อคนต่อปีในปี 2552 ลองคูณจำนวน 48 ล้านคนเข้าไป เท่ากับมีคนไข้มาโรงพยาบาล 150.24 ล้านครั้ง เจ้าหน้าที่ทุกคนต้องทำงานหนักขึ้น ปริมาณงานที่เพิ่มขึ้นแต่ไม่ได้คนทดแทน ยิ่งรักษาฟรี คนมารักษาเพิ่มขึ้น โรงพยาบาลต้องเพิ่มคนและต้องให้บริการที่มีคุณภาพอีก แต่เงินไม่เผื่อคุณภาพเอาแต่ปริมาณ นี่คือปัญหาที่เกิดขึ้นในระบบ”
นพ.เจตน์กล่าวว่าเรื่องงบประมาณและเรื่องคนไปด้วยกัน สิ่งที่เกิดขึ้นคือหากเงินไม่พอทั้งงบสร้างอาคาร งบครุภัณฑ์ ทำให้แพทย์ พยาบาลต้องทำงานภายใต้ภาวะที่แออัด ด้วยข้อจำกัดของอาคารสถานที่ นี่คุณภาพชีวิตที่หายไป แถมงานหนักขึ้น และที่แย่ที่สุดการฟ้องร้องที่มากขึ้น แทนที่จะช่วยเหลือบุคคลากรสาธารสุข ที่ทำงานสนองนโยบาย แต่พยายามออกกฏหมายมาบีบบังคับอีก เช่น พ.ร.บ.คุ้มครองจากการรับบริการสาธารสุข หรือกฎกระทรวงที่ขออนุญาตไม่ต้องช่วยชีวิตหากประสงค์เสียชีวิตโดยไม่ต้องการช่วยเหลือ ข้อกำหนดและกฎหมายไม่ได้นึกสภาพผู้ให้บริการเขารู้สึกอย่างไร ทำงานอย่างไร ขณะที่ผลสำรวจสปสช.บอกว่าผู้ให้บริการพดีขึ้น
“ผมถามสปสช.ว่าไปสัมภาษณ์ใคร สัมภาษณ์คนที่ทำงานจริงหรือเปล่า เขาพอใจดีจริงไหม เพราะตึกก็ไม่มี ครุภัณฑ์ต้องใช้เงินบำรุงโรงพยาบาลไปซื้อมา เมื่อเงินไม่พอ ตัวครุภัณฑ์หลายอย่างอายุเฉลี่ย 5 ปี ต้องซื้อทดแทนเพราะมีค่าเสื่อมของมัน ดังนั้นถ้าโรงพยาบาลไม่มีเงิน ก็ไม่ซื้อ ครุภัณฑ์ก็มีปัญหา ท่ามกลางปัญหาเรื่องการฟ้องร้องที่มากขึ้น หากขาดครุภัณฑ์ เช่น แล็ปมีปัญหาจะมีผลกระทบตามมา เมื่อคุณภาพลดลง จะสร้างปัญหาในอนาคต ไม่มีใครอยากทำอย่างนี้ โรงพยาบาลบีบคุณภาพ คนที่ได้รับผลกระทบคือประชาชนเต็มๆ”
นพ.เจตน์กล่าวต่อว่าปัญหาที่ยกตัวอย่างข้างต้น คือ โรงพยาบาลมีปัญหาเรื่องเงินบำรุงลดลงและการขาดทุน แม้ไม่ได้เป็นภาพรวมทั้งหมด ยังมีทั้งโรงพยาบาลที่ขาดทุนและกำไร ซึ่งกระทรวงสาธารสุขมีโรงพยาบาลศูนย์ 25แห่ง โรงพยาบาลทั่วไป 70 แห่ง โรงพยาบาลชุมชน 823 แห่ง โรงพยาบาลเหล่านี้บางโรงมีกำไรแต่เริ่มลดลง และที่ขาดทุนก็ขาดทุนมากขึ้น และที่สปสช.กล่าวหาว่ากระทรวงสาธารณสุขเพิ่มค่าตอบแทนเจ้าหน้าสาธารสุขทำให้ค่าใช้จ่ายเพิ่มขึ้น อันนี้ก็มีส่วนแต่เป็นแค่สาเหตุส่วนหนึ่ง ซึ่งแลกกับคุณภาพชีวิต แลกกับสมองไหล และแลกกับเงินเดือนที่แตกต่างระหว่างโรงพยาบาลรัฐกับโรงพยาบาลเอกชน
ดังนั้นการเพิ่มขึ้นค่าตอบแทนในปี 2553 ดึงให้คนอยู่ในระบบ ทำให้เจ้าหน้าที่อยู่ในระบบ แพทย์ยังอยู่ในโรงพยาบาลชุมชน อยู่กับชาวบ้าน ซึ่งเป็นสิ่งที่รัฐต้องทำและต้องปรับค่าจ่ายส่วนนี้มาอยู่ในงบปกติ หากรวมอยู่ในเงินบำรุงโรงพยาบาลก็จะมีปัญหา เพราะในปัจจุบันรายจ่ายเงินบำรุงโรงพยาบาลสูงขึ้นมาก และค่าใช้จ่ายสำคัญจากเงินบำรุงที่เพิ่มขึ้นคือการจ้างคน กระทรวงสาธารณสุขมีลูกจ้างชั่วคราว 101,000 คน ในจำนวนนี้บางคนเป็นแพทย์ ต้องจ้างแพทย์เพราะไม่มีอัตราจ้าง มีพยาบาล 10,000 กว่าคน ที่เหลือเป็นด้านอื่นๆ เป็นลูกจ้างชั่วคราวล้วนใช้เงินบำรุง
นี่คือปัญหางบประมาณด้านบริการสาธารณสุขประเทศไทย
หมายเหตุ: ส่วนการนำเสนอของวิทยากรคนอื่น ไทยพับลิก้าจะทยอยนำเสนอเป็นรายคนต่อไป





